Irisdiagnostik
Die Lehre, aus Farbe und Struktur der Regenbogenhaut Krankheiten erkennen zu können, wird seit rund 350 Jahren propagiert. Die wissenschaftliche Medizin sieht dafür keine Grundlage.
Konzept und historische Entwicklung
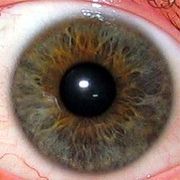
Die Irisdiagnostik – auch Iridologie oder Augendiagnose genannt – geht auf Beobachtungen des ungarischen Arztes Ignaz von Peczely zurück. 1881 postulierte er in einem Lehrbuch, dass jeder Körperpartie ein bestimmter Irisbezirk zugeordnet sei und sich Organschäden dort als Farb- oder Strukturveränderungen zeigten. Bereits 1670 hatte der Theologe Philippus Meynes erste systematische Gedanken dazu formuliert; in der Traditionellen Chinesischen Medizin und in antiken Quellen finden sich laut Darstellungen einzelner Autoren vergleichbare Vorläufer. Peczelys Plausibilitätsargument war eine Geschichte aus seiner Jugend: Nachdem er einer Eule ein Bein gebrochen haben wollte, entdeckte er angeblich einen dunklen Streifen in deren Iris, der später heller geworden sei. Diese Einzelbeobachtung interpretierte er als Nachweis für eine „Reflexzone“ zwischen Gliedmaße und Augenfarbe. In der Folge entstanden verschiedene „Iriskarten“, auf denen die Iris in bis zu 59 Segmente unterteilt wurde. Heute existieren schätzungsweise 20 unterschiedliche Karten, die sich teils widersprechen; einige ordnen die rechte Körperseite der rechten Iris, die linke der linken Iris zu, andere verwenden geglättete Spiegelbild-Zuordnungen.
Verbreitung unter Heilpraktikern und methodische Uneinheitlichkeit
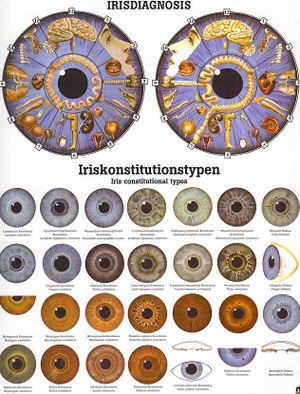
Die Deutsche Ophthalmologische Gesellschaft (DOG) beziffert die Zahl der in Deutschland iridologisch tätigen Heilpraktiker auf 5 000 bis 8 000. Die Mehrheit von ihnen nutzt das Verfahren laut einer Stellungnahme der DOG aus dem Jahr 2018 als ergänzendes Diagnoseinstrument. Dabei fotografieren oder vergrößern sie die Iris, vergleichen Auffälligkeiten mit ihrer jeweiligen Karte und leiten daraus vermeintliche Organschwächen oder Dispositionen ab. Da keine standardisierten Kriterien existieren, kommen verschiedene Auswerter bei derselben Person häufig zu unterschiedlichen Befunden. Die Projektionsannahme – linke Körperseite linke Iris, rechte rechte – wird von Anatomen wiederholt zurückgewiesen, weil die sensible Verschaltung über Kreuz verläuft und sich die Nervenbahnen im Rückenmark und Hirnstamm verzweigen. Trotzdem bleibt die Methode in Teilen der Alternativszene populär, was Kritiker mit dem einfachen, intuitiven Konzept und dem geringen technischen Aufwand erklären.
Wissenschaftliche Prüfung und klinische Evidenz
Systematische Untersuchungen seit den 1970er-Jahren kommen zu einheitlich negativen Ergebnissen. In einer prospektiven Fall-Kontroll-Studie mit 68 Tumorpatienten und 42 Kontrollpersonen fanden Munstedt und Mitarbeiter (2005) keinen signifikanten Zusammenhang zwischen Irisbefund und Krebsdisposition. Simon et al. (JAMA 1979) ließen drei erfahrene Iridologen bei 43 Gallensteinpatienten und 41 Gesunden die Iris beurteilen; die Trefferquote lag nicht über Zufall. Auch Untersuchungen zu Allergien (Niggemann/Gruber 2004), zur Gallengangserkrankung (Knipschild 1988) und zur generellen diagnostischen Genauigkeit (Berggren 1985, Cockburn 1981) zeigten keine brauchbare Validität. Meta-Analysen kommen zum Schluss, dass weder anatomisch noch physiologisch ein durchgehender Reflexbogen zwischen Organ und Irissegment nachweisbar ist. Die Iris entwickelt sich in der 8.–10. Schwangerschaftswoche und ändert danach ihre texturierten Merkmale nicht mehr messbar; lediglich Pigmentein- oder -abbau kann mit fortschreitendem Lebensalter die Färbung leicht verändern. Diese Stabilität nutzt die biometrische Sicherheitstechnik: Iris-Scanner gelten als besonders fehlerarm bei der Personenidentifikation, weil Struktur und Maschenringe lebenslang konstant bleiben.
Risiken und offizielle Warnhinweise
Da keine belegte Treffsicherheit besteht, besteht nach Einschätzung des Wissenschaftlichen Beirats der Bundesärztekammer die Gefahr, dass ernste Erkrankungen übersehen oder unbegründete Behandlungen eingeleitet werden. Die DOG warnt eindringlich vor der Methode und stuft sie als „medizinisch sinnlos“ ein. Auch für die sogenannte Pupillendiagnostik, bei der Erkrankungen aus Reaktionsmustern der Pupille abgeleitet werden, existiert keine Evidenz. Kritisch sehen Ärzte zudem, dass Irisuntersuchungen in der Regel keine Krankenkassenübernahme finden, wodurch Patienten Eigenzahlungen erbringen müssen. Die Gefahr verzögerter Therapien betrifft insbesondere Tumore, Herz-Kreislauf- oder entzündliche Darmerkrankungen, deren Frühsymptome sich nicht in der Iris widerspiegeln.
Augenärztliche Befunde und sichere Diagnostik
Die wissenschaftliche Medizin verwendet Augenveränderungen durchaus zur Diagnose – jedoch nur bei eindeutigen, pathognomonischen Zeichen. Eine Gelbfärbung der Sklera kann auf eine Leberfunktionsstörung oder Hämolyse hinweisen, ein grün-brauner Kayser-Fleischer-Ring in der Hornhaut ist typisch für Morbus Wilson, und bestimmte Pigmentablagerungen begleiten eine Hämochromatose. Auch Pupillenverformungen oder Lichtreaktionen geben Aufschluss über neurologische Prozesse. Diese Befunde werden jedoch unabhängig von iridologischen Karten erhoben und mit bildgebenden, laborchemischen oder funktionsdiagnostischen Verfahren abgesichert. Die Irisdiagnostik bleibt dagegen nach gegenwärtigem Wissensstand ein historisch interessantes, aber wissenschaftlich widerlegtes Konzept.
Weblinks
- Deutsche Ophthalmologische Gesellschaft: Hinweise zur Irisdiagnostik
- Bundesärztekammer: Stellungnahme zur Iridologie
- Ärzteblatt: Augenärzte warnen vor Irisdiagnostik
Veröffentlichungen
- Munstedt K, El-Safadi S, Bruck F et al.: Can iridology detect susceptibility to cancer? A prospective case-controlled study. J Altern Complement Med 2005
- Simon A, Worthen DM, Mitas JA: An evaluation of iridology. JAMA 1979
- Knipschild P: Looking for gall bladder disease in the patient's iris. BMJ 1988
- Berggren L: Iridology: A critical review. Acta Ophthalmologica 1985
